
Svi iLive sadržaji medicinski se pregledavaju ili provjeravaju kako bi se osigurala što je moguće točnija činjenica.
Imamo stroge smjernice za pronalaženje izvora i samo povezujemo s uglednim medijskim stranicama, akademskim istraživačkim institucijama i, kad god je to moguće, medicinski pregledanim studijama. Imajte na umu da su brojevi u zagradama ([1], [2], itd.) Poveznice koje se mogu kliknuti na ove studije.
Ako smatrate da je bilo koji od naših sadržaja netočan, zastario ili na neki drugi način upitan, odaberite ga i pritisnite Ctrl + Enter.
Waldenströmov B-stanični limfoplazmocitni limfom
Medicinski stručnjak članka
Posljednji pregledao: 12.07.2025
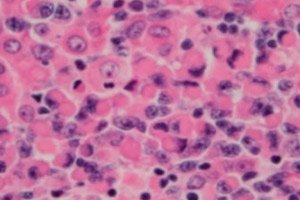
Maligni limfoproliferativni (imunoproliferativni) poremećaj, limfoplazmacitni limfom ili Waldenstromova makroglobulinemija je stanična neoplazma malih B-limfocita – B-stanica koje osiguravaju zaštitne funkcije limfnog sustava i humoralni imunitet tijela. Dijagnoza se postavlja tek nakon isključivanja svih ostalih limfoma malih B-stanica. Waldenstromovu makroglobulinemiju opisao je 1944. Jan G. Waldenstrom, koji je izvijestio o neobičnim manifestacijama limfadenopatskog krvarenja, anemije, povećane brzine sedimentacije, hiperviskoznosti i hipergamaglobulinemije kod dva pacijenta. [ 1 ], [ 2 ]
Epidemiologija
Ova vrsta limfoma je rijetka, sporo napredujuća hematološka maligna bolest, a klinička statistika procjenjuje stopu otkrivanja u ovoj skupini bolesti na približno 2%. Štoviše, muških pacijenata je gotovo dvostruko više nego ženskih.
Prema nekim podacima, incidencija godišnjih slučajeva limfoplazmocitnog limfoma u europskim zemljama iznosi jedan na 102 tisuće ljudi, a u SAD-u jedan na 260 tisuća. [ 3 ]
Uzroci limfoplazmocitni limfom.
Do danas je etiologija većine onkoloških bolesti nepoznata, ali istraživanja genetske osnove nekih od njih se nastavljaju. Proučavajući uzroke malignih bolesti plazma stanica, uključujući B-stanični limfoplazmacitni limfom - Waldenstromovu makroglobulinemiju, istraživači su otkrili vezu između patološke proliferacije (stanične diobe) B- limfocita u kasnoj fazi njihove diferencijacije s prisutnošću određenih molekularno-genskih poremećaja koji mijenjaju osnovne stanične funkcije.
Kod pacijenata s Waldenstromovom makroglobulinemijom utvrđene su promjene u nekim genima - somatske mutacije, odnosno mutacije koje utječu samo na tkiva s oštećenjem gena zasebne klonske populacije stanica i formiraju varijante njihovog genoma, što dovodi do cikličkih i strukturnih poremećaja na staničnoj razini.
Prije svega, to su somatske mutacije gena MYD88 (L265P) i CXCR4, koji kodira citosolni protein važan za urođeni i adaptivni imunološki odgovor: kao adapter, osigurava prijenos signala od proinflamatornog medijatora IL-1 (interleukin-1) i Toll-sličnih receptorskih stanica koje aktiviraju imunološki odgovor. Kao rezultat somatske mutacije nastaju anomalije u polipeptidnom lancu molekule ovog proteina - njegovoj strukturnoj osnovi. [ 4 ]
Faktori rizika
Uz opće čimbenike rizika (izloženost povišenim razinama zračenja, kancerogenim kemikalijama itd.), sljedeći se faktori smatraju prediktorima povećane vjerojatnosti razvoja Waldenstromove makroglobulinemije kao limfoproliferativne bolesti niskog stupnja:
- starija dob (preko 65 godina);
- prisutnost rođaka s ovom dijagnozom, kao i s B-staničnim ne-Hodgkinovim limfomom ili kroničnom limfocitnom leukemijom;
- kronični hepatitis C;
- anamneza benigne monoklonske gamopatije, idiopatske hematološke bolesti, čija je bit proizvodnja abnormalno promijenjenih gama globulina tipa M od strane limfocitnih plazma stanica;
- autoimune bolesti, posebno Sjögrenov sindrom.
Patogeneza
Nakon kontakta s antigenom ili stimulacije T-limfocitima, neki B-limfociti se transformiraju u plazma stanice – limfocitne plazma stanice, koje nakon određenih transformacija počinju proizvoditi zaštitne globularne proteine, tj. gama globuline (imunoglobuline ili antitijela).
Patogeneza limfoplazmocitnog limfoma/Waldenstromove makroglobulinemije uključuje hiperproliferaciju B stanica, višak klona limfocitnih plazma stanica i prekomjernu proizvodnju imunoglobulina M (IgM), koji se naziva i monoklonski imunoglobulin ili M protein, u krvi. Ovo je glavno antitijelo s velikom molekularnom težinom i pentamernom strukturom, koje se proizvodi tijekom početnog napada na specifične bakterijske ili virusne antigene. [ 5 ]
Gotovo svi simptomi ove bolesti povezani su s manifestacijama aktivnosti M-proteina, koji može poremetiti reološka svojstva krvi, povećati njezinu viskoznost; prodrijeti u limfoidno i mijeloidno tkivo koštane srži, nakupljati se u perifernim limfoidnim tkivima (s formiranjem sporo rastućih neoplazmi sposobnih vršiti pritisak na okolne organe, živčana vlakna ili krvne žile).
Iako su kronična limfocitna leukemija, Waldenstromova makroglobulinemija ili limfoplazmacitni limfom i multipli mijelom odvojene bolesti, sve one uključuju povećanu proliferaciju B limfocita.
Simptomi limfoplazmocitni limfom.
Prvi znakovi bolesti su nespecifični i mogu uključivati slabost i povećan umor (zbog razvoja normokromne anemije), gubitak težine, kratkoću daha, noćnu hiperhidrozu i ponavljajuću subfebrilnu temperaturu.
Osim toga, u početnoj fazi bolesti dolazi do poremećaja osjetljivosti ruku i stopala, javlja se periferna neuropatija (utrnulost ili trnci u stopalima i nogama), pojavljuju se mala fokalna krvarenja kožnih kapilara (purpura), kao i hladna urtikarija (zbog stvaranja i agregacije abnormalnih proteina krioglobulina u krvnom serumu).
Simptomi povezani sa sindromom hiperviskoznosti uključuju glavobolje i vrtoglavicu, oštećenje mrežnice i gubitak vida, tinitus i gubitak sluha, grčeve, bolove u mišićima, visoki krvni tlak, spontana krvarenja iz nosa i krvarenje desni. Žene mogu osjetiti krvarenje iz maternice.
Također se opaža: povećani limfni čvorovi (limfadenopatija); povećana slezena (splenomegalija); zatajenje srca s kardijalgijom i poremećajima srčanog ritma. Iako je visceralna infiltracija rijetka, želudac i crijeva mogu biti zahvaćeni, s razvojem proljeva (često s masnim stolicama). [ 6 ], [ 7 ]
Obrasci
Klasifikacija tumora hematopoetskog i limfoidnog tkiva Svjetske zdravstvene organizacije iz 2017. godine utvrđuje četiri dijagnostička kriterija za Waldenstromovu makroglobulinemiju, uključujući:
- Prisutnost monoklonske IgM gamopatije
- Infiltracija koštane srži malim limfocitima koji pokazuju plazmacitoidnu ili plazma staničnu diferencijaciju
- Infiltracija koštane srži s intertrabekularnom strukturom
- Imunofenotip u skladu s Waldenstromovom makroglobulinemijom, koja uključuje površinski IgM+, CD19+, CD20+, CD22+, CD25+, CD27+, FMC7+, varijabilni CD5, CD10-, CD23-, CD103- i CD108-
Komplikacije i posljedice
Pacijenti s limfoplazmocitnim limfomom razvijaju komplikacije i posljedice u obliku:
- smanjen imunitet;
- zatajenje koštane srži s poremećajem njezinih hematopoetskih funkcija i razvojem anemije;
- nedostatak takvih formiranih elemenata krvi kao što su eritrociti, leukociti, trombociti;
- lezije gastrointestinalnog trakta s kroničnim proljevom i poremećenom crijevnom apsorpcijom (sindrom malapsorpcije);
- upala stijenki krvnih žila (kompleksni imunološki vaskulitis);
- povećana krhkost kostiju (osteoporoza);
- oštećenja vida i sluha;
- sekundarna amiloidoza unutarnjih organa;
- progresija do paraproteinemičke hemoblastoze u obliku multiplog mijeloma;
- transformacija u visoko maligni tip limfoma – difuzni velikostanični B-stanični limfom.
Dijagnostika limfoplazmocitni limfom.
Dijagnoza limfoplazmocitnog limfoma/Waldenstromove makroglobulinemije obično je teška zbog nedostatka specifičnih morfoloških, imunofenotipskih ili kromosomskih promjena. Zbog ovog nedostatka, diferencijacija ove bolesti od drugih limfoma malih B-stanica je isključiva.[ 8 ]
Uz procjenu postojećih simptoma, za dijagnosticiranje limfoplazmocitnog limfoma potrebni su opći i biokemijski test krvi, koagulogram, imunoelektroforeza krvnih proteina s određivanjem razine imunoglobulina M u krvi i opći test urina. [ 9 ]
Potrebna je biopsija koštane srži, za koju se izvodi punkcija koštane srži.
Provodi se instrumentalna dijagnostika: ultrazvuk limfnih čvorova i slezene, rendgen kostiju, CT prsnog koša i trbušne šupljine, oftalmoskopija.
Diferencijalna dijagnoza
Limfoplazmacitski limfom smatra se dijagnozom isključenja, stoga se diferencijalna dijagnoza provodi s kroničnom limfocitnom leukemijom B-stanica, multiplim mijelomom, folikularnim limfomom, različitim podtipovima ne-Hodgkinovog limfoma, plazmocitomom, reaktivnom plazmocitozom, angiofolikularnom limfoidnom hiperplazijom (Castlemanova bolest) itd.
Tko se može obratiti?
Liječenje limfoplazmocitni limfom.
Treba imati na umu da Waldenstromova makroglobulinemija ili limfoplazmocitni limfom mogu biti asimptomatski dugi niz godina i dijagnosticirati se povećanjem razine M-proteina u krvi.
Ako nema simptoma, provodi se aktivno praćenje redovitim pregledima i testovima.
Na temelju postojećih simptoma i rezultata laboratorijskih pretraga donosi se odluka o početku terapije, što ovisi o mnogim čimbenicima (npr. dobi, progresiji bolesti itd.).
Prema protokolu, početno liječenje pacijenata s ovom vrstom limfoma obično je kombinacija radioterapije i kemoterapije uz primjenu citostatika, poput ciklofosfamida, doksorubicina, vinkristina, kao i kortikosteroida - metprednizolona ili deksametazona.
Učinkovitost kemoterapije lijekovima iz skupine monoklonskih antitijela, posebno Rituximabom, je dokazana. [ 10 ]
U slučajevima generalizirane bolesti, Rituximab se koristi u kombinaciji s antitumorskim nukleozidnim analozima (Pentostatin, Kladribin). Kod sporo progresivne bolesti s niskim razinama monoklonskog imunoglobulina M, uz Rituximab, koristi se citostatik Chlorambucil (Leukeran). [ 11 ]
Za smanjenje viskoznosti krvi i stabilizaciju razine njezinih formiranih elemenata koristi se terapijska hemafereza.
Kada je razina antitijela u krvi kritično niska, provodi se nadomjesna terapija imunoglobulinima kako bi se spriječile istodobne ponovljene infekcije.
Kako onkohematolozi primjećuju, unatoč činjenici da liječenje može dovesti do remisije bolesti, većina pacijenata doživljava recidiv. Ako se to dogodi ranije od 24 mjeseca, može se koristiti antitumorski lijek poput Ibrutiniba (u obliku tableta). U slučaju kasnijih recidiva, liječenje se provodi prema izvornoj shemi. [ 12 ], [ 13 ], [ 14 ]
Prevencija
Stručnjaci određuju prognozu ishoda limfoplazmocitnog limfoma prema međunarodnom prognostičkom sustavu za procjenu glavnih parametara: dobi pacijenta i serumskih razina hemoglobina, trombocita, beta-2-mikroglobulina i monoklonskog imunoglobulina. [ 15 ], [ 16 ]
Prosječna stopa preživljavanja za ovu dijagnozu je oko pet godina, ali gotovo 40% pacijenata živi deset ili dulje.

